שיעור זה בא להשלים את שיעור המבוא על אבחנה פיזיקלית על פי בדיקת העור, להטמיע את מושגי היסוד ולחזור על מחלות מוכרות שנלמדו במהלך שיעורי האימונולוגיה, גנטיקה, ראומטולוגיה ואחרים. בנוסף, ניפגוש ונרחיב על מספר מחלות ששמן הוזכר במהלך הלימודים. תחום מחלות עור יועמק לאורך השנה הקלינית, אז נכיר את המחלות בראיה משולבת סינית ומערבית. בשלב זה, נתמקד בעיקר בזיהוי המחלה והעקרונות החשובים שלה.
מבוא
שיעור זה בא להשלים את שיעור המבוא על אבחנה פיזיקלית על פי בדיקת העור, להטמיע את מושגי היסוד ולחזור על מחלות מוכרות שנלמדו במהלך שיעורי האימונולוגיה, ראומטולוגיה ואחרים. בנוסף, ניפגש כאן עם מספר מחלות ששמן הוזכר במהלך הלימודים אך לא התעמקנו בהן.
הרחבה והעמקה של נושא מחלות העור ינתן לאורך שנת הקליניקה. אז נכיר את המחלות בראיה משולבת סינית ומערבית. בשלב זה, נתמקד בעיקר בזיהוי המחלה והעקרונות החשובים שלה.
הפעולה החשובה ביותר שמאבחן מבצע הוא תיאור נכון של הנגע העורי. ברוב המקרים, תיאור מילולי מדויק יכול לספק מידע מספק כדי לאבחן את הבעיה. על כן, כאשר אנו מבקשים ממטופל לפנות לרופא, אנו יכולים לתעד את הנגע בטרמינולוגיה המשותפת לכל העוסקים בבעיות עור. כמו כן, חשוב לתאר את הנגע בתיקו האישי של המטופל על מנת שנוכל לעקוב אחר השינויים.
כיום, בעידן המצלמות הדיגיטליות, ראוי ונכון להוסיף תמונה (לפני ואחרי הטיפולים) כדי לוודא מה השתנה והאם הטיפול הלך בכיוון הנכון. עם זאת, תמונה בלבד אינה מספקת ויש לכתוב לצידה את התיאור המפורט (כפי שמקובל לעשות גם בתיאור לשון).
קודם השיעור יש לוודא שקראנו והפנמנו את השיעור עליו הוא מבוסס: אבחנה פיזיקלית על פי בדיקת עור. כמו כן, יש לוודא שעברנו על שיעור למידה מרחוק בנושא אימונולוגיה - אלרגיות ורגישויות. שיעור זה מתייחס לכמה מתגובות העור החשובות והשכיחות בהן נפגש כאשר נטפל בקליניקה.
את השיעור מלווה מצגת על מחלות עור. מומלץ להורידה עם תחילת השיעור. עם זאת, המצגת נועדה לעיבוי והעשרה והחומר המחייב נמצא כולו בשיעור זה.
מאחלים לך הנאה ועניין מהשיעור
צוות תמורות
שלב א - על מחלות עור ואופן סיווגן לקבוצות
מחלות עור הן עולם ומלואו. מחלות פנימיות רבות משתקפות בעור (ועל פי הרפואה הסינית זהו ביטוי של מאמצי הגוף להוציא אותן החוצה), כך שניתן להכליל שדרמטולוגיה היא בעצם רפואה פנימית המתבטאת בחלק החיצוני של הגוף. מכאן שמספר המחלות עצום. בשיעור זה נתמקד במחלות שלמדנו ובחלק מהמחלות השכיחות ביותר. עם זאת, כאשר ניתקל במטופל עם מחלה שלא הכרנו, יהיו בידינו כלים להבין את המנגנון שלה, האבחנה המבדלת ואסטרטגיות הטיפול.
חלק מהמחלות ניתן לסווג על פי הגורם. למשל מחלות ויראליות, ממקור חיידקי, פטריות או פרזיטים. גם גידולי עור סרטניים ניתנים לסיווג פשוט יחסית. למרות שהמנגנונים למחלות עור כיום ידועים יותר מאי פעם, עדיין מחלות ממקור דלקתי (אוטו-אימוני) או תורשתי הינן לעתים בלתי צפויות. לא תמיד ברור למה אצל מישהו שנושא פוטנציאל למחלה מסוימת המחלה לא תתבטא בעוד שאצל האחר היא תתפרץ בחומרה קשה במיוחד. למחלות אילו נתנו שם כללי בעבר שתיאר את המראה החיצוני שלהן: אקזמות. אך ברור שבחלק מהמקרים המנגנון אלרגי ובאחר אוטו-אימוני ובכלל, מערכת החיסון של הגוף ככלל ושל העור בפרט היא הנוגעת לעניין באופן ישיר ביותר.
ישנן שיטות שונות לסווג את מחלות העור על פי קבוצות. חלק מהמחלות יכולות להיות שייכות גם לקבוצות אחרות. למשל פסוריאזיס שייך בסיווג זה למחלות פפולה-קשקשיות (פפולו-סקוואמוטיות) אך יכול להיות גם חלק ממחלה דלקתית אוטו-אימונית של העור. או לימפומה של העור שייכת לקבוצת המחלות הסרטניות אך תחילתה בתהליכים דלקתיים ולכן, לפחות בשלבי התחלת המחלה, יכולה להשתייך לקבוצת מחלות אחרת. סבוראיק דרמטיטיס היא מחלה הקשורה לבלוטות חלב אבל גם לזיהום פטרייתי וככזו היא מגיבה טוב לטיפול נוגד פטריות. אנו נתבסס על אחת החלוקות המקובלות.
להלן דוגמאות למחלות עור על פי סיווגן:
מחלות פפולה-קשקשיות: פסוריאזיס, ליכן פלנוס, פיטריאזיס רוזיאה
מחלות זקיק השערה ובלוטות חלב: אקנה, סבוראיק דרמטיטיס
מחלות חיידקיות: שושנה, איפטיגו, פרונקלים, שוק טוקסי, צלוליטיס
מחלות ויראליות: הרפס סימפלקס, הרפס זוסטר, יבלות
פטרת: קנדידה, טינאה ורסיקולור, אוניקומיקוזיס
מחלות מין: עגבת, זיבה, דלקת השופכה, איידס
פרזיטים: גרדת (סקבייס), כינמת, עקיצת עכביש, ליישמניאזיס (שושנת יריחו)
מחלות סיסטמיות: סוכרת, מחלות אנדוקריניות
גידולים סרטניים: מלנומה, קרצינומה של תאי קשקש, קרצינומה של תאי בסיס, לימפומה עורית, קפוסיס סרקומה
מחלות אוטואימוניות: פמפיגוס, זאבת אדמונית, סקלרודרמה, שיוגרן, דרמטומיוזיטיס
שונות: מחלות עור מקרינת שמש או פוטוטרפיה, מחלות בשל חסרים תזונתיים, פריחות כתגובה מתרופות, הפרעות פסיכיאטריות, נוירופיברומטוזיס, נבוס ועוד
למה החלוקה חשובה?
משום שבמקרים מסוימים זה יכול לסייע לנו, לא רק להבין את הטפול אלא גם לחשוב על פיתרון. למשל מחלות דלקתיות יכולות להיעזר בתזונה אנטי דלקתית, תוספי מזון כמו אומגה 3, פרוביוטיקה וויטמין D, חשיפה לאור שמש וצמחים מקררי חום ומסלקי רעילות. חלק מהמחלות החיידקיות יוטבו בטיפול ממוקד בטחול (אשר לא רק מסלק ליחה אלא מתקשר גם לתפקוד מערכת החיסון שלנו).
שימו לב:
* מחלות שכיחות ביותר כמו אטופיק דרמטיטיס, אורטיקריה וקונטקט דרמטיטיס לא ידונו בפרק זה. יש לעבור על המידע הרלבנטי לגביהן בשיעור למידה מרחוק בנושא אימונולוגיה - אלרגיות ורגישויות. מחלות מין כדוגמת סיפיליס או איידס מתייחסות לחומר הלימודים שנלמד באימונולוגיה - איידס ומחלות מין.
* על מחלות אוטואימוניות כדוגמת לופוס, שיוגרן, סקלרודרמה, דרמטומיוזיטיס ומחלת קולגן מעורבת יש לחזור מתוך המצגת והחומר הנוגע לראומטולוגיה.
* על מחלות אנדורקיניות כדוגמת סוכרת יש לעבור באמצעות המצגת הקשורה לסוכרת. בעיקר לשים לב לסיכונים של פגיעה בעור על רקע זיהומים קשים.
שלב ב - מחלות פפולה-קשקשיות
הגדרה: papulosquamous הוא מצב בו ישנם גם פפולות וגם קשקשים על העור.
הגדרה זו עונה למספר מחלות ובראשן פסוריאזיס, אך גם ליכן פלאנוס, פיטריאזיס רוזיאה ואחרות.
פסוריאזיס
(בעברית ספחת). זוהי מחלה אוטואימונית כרונית ועל כן אינה מדבקת כלל. הגוף מזהה את תאי העור כגורם זר ופועל נגדו. לכן, אם קצב תחלופה של אפידרמיס רגיל הוא מידי עשרה ימים, בפסוריאזיס קצב התחלופה יהיה מידי יום. נראה שיש קשר תורשתי למחלה וכן גורמים סביבתיים המאיצים את החמרתה (למשל סטרס או תזונה). המחלה יכולה להיכנס לרמיסיות (הפוגות) של חודשים עד שנים ולחזור.
שאלה א
אילו טיפולים אינם מתאימים למחלה אוטואימונית?
א - סטרואידים
ב - כימותרפיה
ג - ויטמין D
ד - צמחים לחיזוק המערכת החיסונית
הטיפול יכול להיות מקומי והוא כולל משחות סטרואידים ואנלוגיות של ויטמין D ושל ויטמין A (רטינואידים). כמו כן, טיפול פוטו-תירפי (שמדמה את השיזוף בים המלח) יכול להביא להפוגות ממושכות ויעילות.

פלאקים כרוניים מופיעים בקרקפת, מרפקים, ברכיים, פרינאום (אזור CV-1), טבור ותחת כפל השד. במקרים חמורים, הנגעים יכולים להופיע בכל אזור, לרבות הפנים.
הטיפול מזכיר את זה של פסוריאזיס ויכול לכלול משחות סטרואידליות, משחות ציטוטוקסיות ופוטוטרפיה.

המיקום הכי שכיח של הפריחה הוא באמות ובשורשי הידיים, בעיקר באזורים פלקסורים. בנוסף, יש מעורבות של הירכיים הפנימיות, שוקיים, גב תחתון וגניטליה (אברי המין). בחלק גדול מהמקרים קיימת מעורבות של הריריות. הפריחה היא סימטרית.

בליכן פלאנוס ניתן לראות גם את סימן Koebner . הפריחה הראשונית יכולה להופיע באזור שעבר סוג של חבלה. למשל, אם מופיע גרד עז, האדם שמגרד את האזור בעוצמה מעורר תגובה אימונית שמובילה להופעת הפריחה. כיוון שבמקרים רבים המטופל משפשף את האזור ולא פוצע אותו בציפורניו, הפריחה מופיעה ללא סימני שריטה.
בעיית עור נפוצה בצעירים. הופעת נגע בודד ימים או שבועות טרם ההתפשטות. מופיע באמות, גב וירכיים (תחתונים וגופיה). פפולות ורודות 1-3 ס"מ הנוטות לקשקשת בפריפריה. חולף ספונטאנית לאחר שישה שבועות.

שלב ג - מחלות זקיק השערה ובלוטות חלב
חטטת - Acne Vulgaris
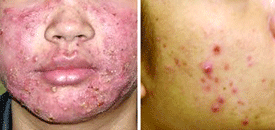
שאלה א
הסיבות לאקנה לא ברורות לגמרי, אך ברור שגורמים תורשתיים ושינויים הורמונליים מעורבים בתהליך הפרשת השומן בנקבוביות. כמו כן, יתכן שמעורבים גורמים מולטיפקטורילים רבים כמו:
* מתח נפשי - המתח מעלה את רמת ההורמונים של האדרנאל שמשפיעים מצידם על האקנה
* מוצרי חלב - ייתכן שהורמונים שמקורם מהפרה משפיעים על האקנה
* רגישות עורית ותגובה אלרגית לחיידקים ששוכנים בנקבוביות העור
* סטרואידים ותרופות אחרות

הסבוריאה מתבטאת בעיקר בפנים ובראש אך יכולה לפקוד כל אזור עשיר בבלוטות חלב כמו כתפיים, גב עליון, בתי שחי ומפשעה.
הטיפול כולל שמפו ומשחות מתאימות. חלקן משמשות לקילוף העור וחלקן אנטי דלקתיות (כמו משחה סטרואידלית). לאחרונה, גילו שפטריית עור מסוימת מפעילה מנגנון דלקתי שגורם לתופעת הסבוריאה ולכן הטיפול מתמקד גם בהכחדת הפטריה.
שלב ד - מחלות חיידקיות
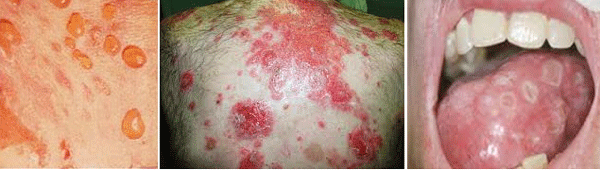
מחלות חיידקיות יכולות לגרום לפרונקלים, לצלוליטיס, איפטיגו ותופעות נוספות. אנו נתמקד בשתי תופעות.
מחלת עור זיהומית שנגרמת על רקע זיהום חיידק סטרפטוקוקוס ביתא המוליטי (ולפעמים גם חיידקים אחרים) הפוקדת בעיקר ילדים קטנים. המחלה שכיחה ומדבקת ביותר, בעיקר בקיץ ובתקופות חמות ולחות.

בתמונה האמצעית אנו רואים נגעים חשופים. אילו אופייניים לילדים צעירים שיכולים לפצוע או לחכך את העור. כאשר השלפוחיות נפתחות או מתפוצצות נוצר קרום דביק בצבע דבש. נגעים אילו מתרבים סביב הנגע הראשוני.
בתמונה הימנית אנו רואים גלדים - Crust שהם תהליכי החלמה של הנגעים.
הטיפול המועדף הוא תכשיר אנטיביוטי מקומי. כיוון שמדובר בנגעים ברמת האפידרמיס האזור עובר החלמה ללא צלקות. לעתים נותר אודם שנעלם אף הוא אחרי מספר שבועות. במקרים של זיהום מפושט מקובל להוסיף טיפול אנטיביוטי סיסטמי.
צלוליטיס ושושנה
צלוליטיס - Cellulitis הוא דלקת מוקמית של רקמת החיבור ברמת הדרמיס והסאב-דרמיס. הגורמים יכולים להיות חיידקי עור טבעיים (של פלורת העור) או חיידקים שעברו דרך הדבקה (חיידקים אקסוגנים). חיידקים שכיחים הם בעיקר הסטאפילוקוקוס (שהינם חלק מהפלורה הטבעית החיצונית של העור) והסטרפטוקוקוס A . הזיהום עובר, לרוב, דרך חתך הנוצר מכוויה, עקיצת חרק, זריקה או פעילות כירורגית והמקומות השכיחים ביותר לפגיעה הם הפנים והרגליים. הטיפול אנטיביוטי.
שושנה - Erysipelas הוא זיהום יותר שטחי של הדרמיס והחלקים העליונים של הסאב-דרמיס. יש לו גבולות מוגבלים וברורים. לעתים השושנה והצלוליטיס נמצאים אצל אותו אדם וקשה להבחין בניהם. המזהם השכיח הוא בעיקר סטרפטוקוקוס A .

בשתי התמונות המתארות צלוליטיס (המרכזית והשמאלית) ניתן לראות פצעון שכנראה שימש כפתח לחדירת החיידקים. אזור זה נקרא Port of entry . בתמונה השמאלית של הרגל, הפצעון נמצא בצד השמאלי של התמונה בקו האצבע הקטנה של הרגל. בתמונה המרכזית של הפנים אנו רואים פצעון מתחת לעפעף התחתון די במרכזה.
|
צלוליטיס - Cellulitis
|
שושנה - Erysipelas
|
|
|
החיידק השכיח יותר
|
||
|
חום סיסטמי
|
||
|
הרגשה כללית
|
||
|
גוון העור
|
||
|
גבולות הנגע
|
||
|
עומק הנגע
|
|
צלוליטיס - Cellulitis
|
שושנה - Erysipelas
|
|
|
החיידק השכיח יותר
|
Staphylococcus aureus
|
Beta hemolytic Group A Streptococcus
|
|
חום סיסטמי
|
לא תמיד
|
לרוב גבוה
|
|
הרגשה כללית
|
סבירה
|
לרוב חולים מאוד
|
|
גוון העור
|
אדום וורדרד
|
אדום כהה מבריק
|
|
גבולות הנגע
|
לא ברורים, מפושטים
|
חדים
|
|
עומק הנגע
|
דרמיס וסאב-דרמיס
|
בעיקר בדרמיס העליון
|
חשוב מאוד! יש לקרוא את המאמר סיכוני זיהום בדיקור סיני שבאתר תמורות (לרבות השיר שמתאר אשפוז בעקבות אלח דם שנגרם מדיקור סיני).
שאלה ד
התבססו על המאמר סיכוני זיהום בדיקור סיני וסמנו את המטופלים שאצלם חובה להקפיד על חיטוי מיוחד לפני דיקור סיני?
א - חולי סוכרת
ב - מטופלים עם סטרואידים
ג - חולי איידס
ד - למי שהיה צלוליטיס
ה - למי שהיתה שושנה
ו - למי שהיה SBE
ז - למטופלים עם דלקת גרון סטרפטוקוקלית
ח - חולי סרטן שנרפאו
במטופלים עם מערכת חיסונית ירודה כמו חולי סכרת, מטופלים כרוניים שמקבלים סטרואידים או חולי איידס אין להסתפק בחיטוי עם אלכוהול בלבד אלא יש לנקוט בחיטוי יסודי עם חומרים אנטיספטיים כמו בטאדין או כלורהקסדין.
מטופלים שהזיהום עלול לחזור נמצאים, אף הם, בקבוצת הסיכון. בניהם אילו שהיתה להם שושנה (על רקע סטרפטוקוקוס) ומטופלים עם Sub Acute Endocarditis שזהו זיהום במפרשי הלב (להם נהוג לתת טיפול אנטיביוטי מונע לפני כל טיפול שיניים). חולי סרטן נמצאים בקבוצת הסיכון כאשר הם מטפלים עם כימוטרפיה שעלולה לפגוע במערכת החיסון, אך לא לאחר ההחלמה.
אנשים עם צלוליטיס לשעבר או דלקות גרון שכיחות אינם בקבוצת סיכון גבוה יותר מהאחרים.
יש לחטא גם את אצבעות הידיים בצורה יסודית (לאחר שרחצנו אותם במים, סבון ומברשת). החיטוי נעשה על ידי העברת פד החיטוי כנגד כיוון השערות ולעולם לא הלוך ושוב (כדי למנוע החזרת הזיהום לאחר שהרחקנו אותו).
שלב ה - מחלות ויראליות
הרפס היא משפחה של וירוסים. וירוסים אילו משאירים עקבות ב DNA שלנו ולכן, החלשה של מערכת החיסון עלולה לגרום להתפרצותם. קיימים שמונה סוגי הרפס התוקפים את האדם ובניהם:
HHV-1 נגיף ההרפס סימפלקס 1 (HSV-1) - פוגע בעיקר באזור השפתיים.
HHV-2 נגיף ההרפס סימפלקס 2 (HSV-2) - פוגע בעיקר באזור איברי המין. היום, במגזרים מתירניים, ניתן לראות גם התפרצויות באזור חלל הפה ופי הטבעת.
HHV-3 וריצלה-זוסטר-וירוס (VZV) - גורם לאבעבועות רוח ולשלבקת חוגרת.
HHV-4 אפשטיין-בר-וירוס - (EBV), גורם למונונוקלאוזיס (מחלת הנשיקה) ולסוג של לימפומה
HHV-5 ציטו-מגלו-וירוס - (CMV) , גורם למחלת הנשיקה.
HHV-7+6 ה- Roseolovirus - גורם למחלת האדמדמת המתבטאת בחום גבוה (בילדים) עד שמופיעה הפריחה.
HHV-8 - מוכר גם כ-KSHV, גורם לסרקומת קפוסי התוקף אנשים עם מערכת חיסון מוחלשת ומחלות נוספות.
שימו לב: אין צורך לדעת את מספרי הוירוסים אך יש לדעת אילו מחלות שייכות למשפחת ההרפסים.
שאלה א
איזו מחלה אינה מתקשרת למשפחת וירוסי הרפס?
א - מחלת הנשיקה
ב - אבעבועות רוח
ג - שלבקת חוגרת
ד - קונדילומה
|
סוג הוירוס
|
אופן החשיפה
|
מיקום נגעים שכיח
|
אופי השלפוחיות
|
|
נגיף ההרפס סימפלקס 1
|
חשיפה בילדות. רק 10% יפתח את המחלה. הוירוס נשאר רדום בעור ומתפרץ בזמנים לא קבועים.
|
סביב השפתיים או יד פתחי הנחיריים אך גם באזורי פנים אחרים או בפה.
|
עקצוץ ושלפוחיות קטנות בעור שמתייבשות לאחר 7-10 ימים
|
|
נגיף ההרפס סימפלקס 2
|
מועבר במגע מיני. התקף ראשון נמשך כשבועיים. יכול להתפרץ לאחר שבועות או חודשים.
|
אברי הגניטליה. בשנים האחרונות מתגלה גם בחלל הפה ובאזור פי הטבעת.
|
שלפוחיות או כיבים כואבים על איבר המין
|
|
Herpes Zoster
|
חשיפה לוירוס שגורם לאבעבועות רוח בילדים. הוירוס נשאר רדום בעצבים ובאחוז קטן הוא מתעורר ומתפרץ בגיל מבוגר.
|
לאורך העצב בו היתה חשיפה של הוירוס הרדום. בדרך כלל בצורת חגורה באזור החזה או המותניים.
|
שלפוחיות לאורך קו מסוים שחולפות לאחר שלושה שבועות אך מותירות כאבים עזים לשבועות או לחודשים אחר כך.
|
שאלה ב
לפניך ארבע תמונות. שתי התמונות השמאליות שייכות לאותה מחלה בעוד שהשתיים הימניות שייכות לסוג וירוס אחר. התבססו על הטבלה לעיל כדי להחליט איזה וירוס תקף בכל מצב.
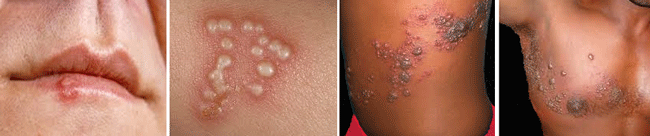
שתי התמונות הימניות שייכות להרפס זוסטר. הפגיעה בחזה ובמותן. שימו לב שהנגעים מופיעים במקבצים לאורך עצב אחד (או יותר).
יבלות ויראליות הן תופעה שכיחה הנפוצה יותר בילדים אך גם באוכלוסיה כולה (כ 7-12% מהאוכלוסיה). היבלת נגרמת בגלל וירוס הפפילומה - HPV- Human Papiloma Virus שגורם להתרבות תאי עור וריריות עד שנוצר נגע מחוספס המזכיר כרובית. לוירוס הפפילומה יותר מ 100 זנים וכל אחד יכול לפגוע באזור גוף אחר. ישנם כאילו שמשפיעים על אברי המין (קונדילומה) ואחרים על הידיים והרגליים, למשל. חלק קטן מהזנים, בעיקר אילו המערבים את אברי המין, עלולים לעבור התמרה לגידול סרטני ולכן יש להסיר אותם מבעוד מועד.
בחלק מהמקרים היבלת חולפת לבדה אך במקרים אחרים נעזרים בחומצה סליצילית לפגיעה בנגע או בכוויה עם חנקן נוזלי או ליזר להכחדתה.
שאלה ג
התאימו את היבלת המתאימה לתמונתה לפי מפתח המושגים הבא:
יבלת שטוחה, יבלת פשוטה, יבלת הציפורניים, יבלת גניטלית.

א - יבלת גניטלית - Condyloma acuminatum . באזור אברי המין.
ב - יבלת הציפורניים - Periungual wart . מזכיר כרובית סביב הציפורן.
ג - יבלת פשוטה - Verruca vulgaris . לרוב באזור הידיים אך יכולה להיות בכל מקום.
ד - יבלת שטוחה - Verruca plantaris . יבלת קשה ולעתים כואבת באזורי חיכוך כמו עקב הרגל.
שלב ו - מחלות דרמטופיטיות (פטרת)
Tinea versicolor - Pityriasis versicolor
פטרת אשר גורמת לדפיגמנטציה (אובדן פיגמנט) בעור. כאשר השמש משזפת את העור, אזורי הפטרת בולטים בבהירותם, מה שגורם לאנשים לסבור בטעות שסיבת הכתמים הם השמש. הפטרת מדבקת ויכולה להתפשט ברחבי הגוף אך נוטה להתמקם באזור הגו העליון, גפיים עליונות ולעתים גם צוואר ופנים. כמו רוב הפטריות, גם זו נוטה להופיע באזורים חמים ולחים. הטיפול לרוב חיצוני.

אוניקומיקוזיס הוא זיהום הפטרייה השכיח ביותר בציפורניים. השכיחות מגיעה ל 6-8% מכלל האוכלוסיה הבוגרת. הפטרת חודרת לשורשי הציפורן ולקרקעיתה. לרוב אינה מכאיבה או מסוכנת והנזק הוא אסטטי ופסיכולוגי.
שאלה א
תארו את הציפורניים הנגועות שבתמונה. התמקדו בצבע, במבנה ובמראה הכללי
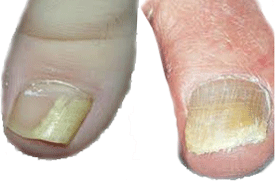
אוניקומיקוזיס היא תופעה הנגרמת מפטריה בשם Trichophyton rubrum אך יכול להיגרם גם מקנדידה, אספרגילוס ופטריות נוספות. תופעות אילו שכיחות בחולי סוכרת למשל. כמו כן, באבחנה המבדלת יש לשלול טראומה, גידול מתחת לציפורן, פסוריאזיס, ליכן פלאנוס, הצטברות חומרים רעילים ומחלות עור אחרות. תרופות מסוימות יכולות לגרום לפגיעה בכבד ובמראה הציפורן אך לרוב הבעיה הפוכה: תרופות לטיפול בציפורניים עלולות לפגוע בכבד ולכן צריך לבצע מעקב אחר התפקוד שלו. הפטיטיס B עושה בעיות רבות, אך ציפורניים אינן חלק מהן.
הטיפול בעיקר תרופתי. לאחרונה מציעים טיפולי לייזר. טיפולים אחרים כמו הסרת הציפורן באמצעות חומרים שונים ומשחות לא הוכיחו עצמם לאורך זמן וברוב המקרים היא חוזרת.
שלב ז - פרזיטים
Scabies - גרדת
מחלת עור מדבקת הנגרמת בשל קרדית טפילית. קרדיט בשם Sarcoptes scabiei (לא צריך לזכור שם) חודרת לעור ומטילה שם ביצים. הקרדיט הבוגרת מגיעה לגודל של כשליש מילימטר. היא חופרת מחילות דקות וזוחלת בתוכן. התופעה יוצרת גרד בלתי נסבל שמחמיר בשעות הלילה. הגרד מקורו בהיפרסנסיטיביות סוג IV ולכן הוא שונה בעוצמתו מאדם לאדם.
שאלה א
היכן ניתן להידבק, בעיקר, מסקבייס?
שאלה ב
תארו את המראה הטיפוסי של אזור שנפגע מסקבייס

התופעה שכיחה באזורים בהם העור דק: הקפלים שבין אצבעות הידיים, מותניים, שורש כף היד, בתי שחי ובראש איבר המין הזכרי.
הטיפול כולל מריחת משחה גופריתית על כל הגוף וחזרה על הטיפול אחרי כמה ימים כדי לוודא שקרדיות שבקעו מהביצים לא ישרדו. מומלץ לבצע טיפול זה אצל כל מי שבא במגע עם נושא המחלה. יש לכבס את כל הבגדים וכלי המיטה ובכללם, את אילו של בני המשפחה בהרתחה, או לחילופין, לארוז אותם בשקיות נילון אטומות למשך 72 שעות. קרדיט ללא מאחסן מתה תוך שלושה ימים.
כינמת - Pediculosis
כינמת, באנגלית Lice , היא תופעה של הדבקה על ידי פרזיט שהוא חרק קטן הניזון מדם יונקים או ציפורים (מבעלי דם חם). ישנם שלושה סוגי כינמת:
מדובר בסוגי כינים שונות שאינן נוהגות לעבור מאזור לאזור. לכן ההדבקה של הראש נעשית על ידי מגע בין שיערות הנשא לזה שנדבק בעוד שכינמת הבושת תעבור דרך שימוש בשמיכות משותפות או ביחסי מין.
כינת ראש בוגרת ניזונה מדם כל 3-6 שעות. הנקבה חיה כחודש ומטילה 7-10 ביצים ליום שבוקעות לאחר כעשרה ימים. הביצים דבוקות לשיער הראש.
הכינה מעדיפה לשרוץ באזור האוקסיפיטלי של הקרקפת וכן מאחורי האוזן אך היא יכולה "לטייל" בכל מקום בראש.
שאלה ג
כיצד נוכל לאבחן אם יש כינים בראש?

הטיפול כולל חומרים שונים להכחדת הכינה, חומרים שמבודדים את הביצה מהשיער וחונקים את הכינה, סירוק אינטנסיבי ושיטות נוספות שחלקן לא הוכח כיעיל.
בשל הדבקות חוזרות בין ילדים, הטיפול התרופתי בעייתי משום שיתכן שיהיה צורך לחזור עליו מדי שבוע. במקום זאת, ניתן לאמץ טקס סירוק יומי באמצעות מסרק ייעודי. הסירוק יתבצע לאחר חפיפה עם מרכך (לא חיוני) ומריחת כל קרם שמנוני בנדיבות (אפשר על בסיס רוזמרין אבל לא הוכחה יעילותו מעבר לכל קרם לחות אחר לשיער). חשוב להצטייד בניר ניגוב, שקית ניילון לאיסוף הכינים (והניר), תאורה טובה ותעסוקה מעניינת לילד כדי שישתף פעולה.
שלב ח - גידולים סרטניים
מלנומה, קרצינומה של תאי קשקש, קרצינומה של תאי בסיס, לימפומה עורית, קפוסיס סרקומה
מלנומה
Nevus הוא שומה שפיר אך 50% מגידולי העור הממאירים צומחים מתוך מה שהיה נראה כנבוס. בעור ישנם תאים בשם מלנוציטים (שמכילים את צבען העור ואחראיים להגן עלינו מפני קרינת השמש האולטרה סגולית). כאשר חלה חלוקה לא מבוקרת של תאים אילו נוצר גידול סרטני. הגידול בדרך כלל מופיע בעור אך יכול להופיע גם מתחת לציפורן, בעיניים ובמקומות לא שכיחים אחרים.
שאלה א
בתמונה שלפניכם מופיעה שומה שפירה ושומה ממאירה. מלאו את הטבלה במידע שמתאר את השומה הסרטנית (מלנומה).

|
תכונה
|
תיאור
|
|
אסימטריה
|
|
|
גבולות
|
|
|
צבע
|
|
|
גודל
|
|
תכונה
|
תיאור
|
|
אסימטריה
|
חצי מהנגע נראה שונה מהחצי השני
|
|
גבולות
|
גבולות הנגע מחוספסים וחסרי רציפות
|
|
צבע
|
לנגע גוונים וצבעים שונים
|
|
גודל
|
קוטר הנגע גדול מגודל של מוחק של עיפרון
|
נמצא שהמלנומה שכיחה יותר בארצות שטופות שמש, למשל אוסטרליה. המחלה שכיחה יותר אצל אילו שהחשיפה לשמש אינה הדרגתית וקבועה אלא במנות שיזוף חזקות ולא קבועות, הסיכון גבוה יותר אצל אנשים בהירי עור ועיניים אך יכולה לפקוד גם כהי עור. כמו כן, המחלה יותר שכיחה אצל מי שיש לו נטיה תורשתית לשומות מרובות ובעיקר שומות מולדות. המחלה תוקפת אנשים מבוגרים, בעיקר מעל גיל 40.
המראה החיצוני מזכיר גוש קטן ועגול, לפעמים עם קשקשת או אדמומיות. הטיפול פשוט ביותר: הסרת הנגע ובדיקה היסטולוגית (ביופסיה) כדי לוודא שהגידול לא חדר לעומק.

מעריכים כי עישון, אלכוהול וחשיפה לשמש הם מהגורמים הקרצינוגניים השכיחים לסוג סרטן זה.
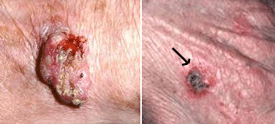
|
מאפיינים
|
BCC
|
SCC
|
|
היסטולוגיה (תורת הרקמות)
|
||
|
מיקום שכיח של הנגע
|
||
|
מראה הנגע
|
||
|
גרורות
|
||
|
גורמי סיכון
|
||
|
טיפול
|
|
מאפיינים
|
BCC
|
SCC
|
|
היסטולוגיה (תורת הרקמות)
|
אפיתל העור הבסיסי
|
אפיתל עור או רקמות ריריות
|
|
מיקום שכיח של הנגע
|
צוואר, ראש, קרקפת
|
עור, צוואר הרחם או גרון
|
|
מראה הנגע
|
גוש עגול קטן, לפעמים קשקשי
|
פצע לא מגליד, מדמם או נמקי
|
|
גרורות
|
אינו נוטה לשלוח גרורות
|
שולח גרורות ללימפה ולעומק
|
|
גורמי סיכון
|
קרינת שמש, עור בהיר
|
עישון, אלכוהול, קרינת שמש
|
|
טיפול
|
הסרת הנגע ובדיקת סביבתו
|
הסרה, הקרנות, כימותרפיה
|
מומלץ להשוות בשנית מול התמונות. שימו לב שקרצינומה היא סוג של ליחה חמה, אך הקשקשית מעידה יותר על יובש וחום. עישון ואלכוהול פוגעים ביין ולפיכך מהווים גורמי סיכון לסוג סרטן זה.
מחלת סרטן עורית שפוגעת ברקמות התת עוריות או בריריות הפה, האף ופי הטבעת. בדרך כלל המחלה אינה מסכנת חיים אך בחולי איידס היא מתפשטת לאיברים פנימיים כמו הריאות, הכבד והעיכול ויכולה לגרום למוות.
שאלה ד
מי נמצא בקבוצת הסיכון למחלת הסרקומה על שם קפוסי?
א - קשישים ממוצא יהודי או ים תיכוני
ב - חולי איידס
ג - מטופלים בכימותירפיה
ד - כל הנ"ל
אנשים עם כשל במערכת החיסון נמצאים בסיכון יותר גבוה למחלה לא שכיחה זו. הטיפול מקומי על ידי משחה או טיפול סיסטמי כמו בכל נגע סרטני מפושט.

בשלב הראשון העור נראה מכוסה כתמים שטוחים ובעלי גבולות מוגדרים. לפעמים זה מזכיר פסוריאזיס או אקזמה. בשלבים מתקדמים מופיעה קשקשת, אודם וכיבים.
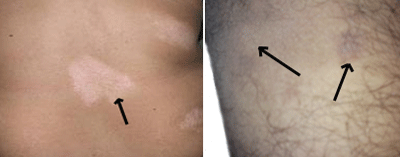
שלב ט - מחלות אוטואימוניות ואחרות
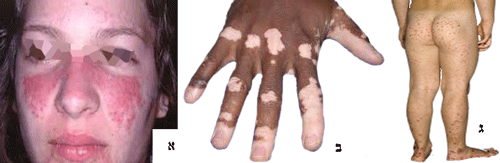
Pemphigus
מחלת עור שלפוחיתית (עם שלפוחיות) שתוקפת בעיקר יהודים אשכנזים בגיל הביניים.
הטיפול כמו במחלות אוטואימוניות שונות (סטרואידים, אימונוסופרסיה).
קיימות מחלות עור רבות שלא דנו עליהן בשיעור זה. אחדות מתקשרות לרגישות לעור השמש. ישנן מחלות שקשורות לחסר ויטמינים או שומנים חיוניים לעור. תארנו אפשרות של פריחות על רקע תגובה לתרופות או לאלרגיות. גם לעולם הפסיכיאטרי יש התייחסות משום שיש אנשים שמרגישים גרד או דימוי גוף בעייתי על רקע פסיכיאטרי. על העור יכולים להופיע נגעים הקשורים לכלי דם. אילו הם אנומליות וסקולריות שכוללות את תופעת ההמנגיומה ואת קבוצת המלפורמציה הוסקולרית. גם מחלות גנטיות מתבטאות בעור וכדוגמא, נבחרה מחלת הנוירופיברומטוזיס, עליה למדנו בשיעורי גנטיקה.
נוירופיברומטוזיס
מחלה אוטוזומלית דומיננטית הפוקדת את העור ואת מערכת העצבים (שמקורן מאותם תאים עובריים). המחלה מתאפיינת בנוכחות של לפחות שישה כתמים (מעל חצי ס"מ בילדים) הנקראים "קפה בחלב" או café au lait.
באזור העשור השני, אצל חלק מהנושאים את המלה, מופיעות נוירופיברומות שהם גידולי עור שפירים על העור. במקרים פחות שכיחים הם יכולים להופיע בתוך העין או במוח ולגרום לנזק עצמי. במקרים קיצוניים ולא שכיחים המחלה גורמת לעיוותים קיצוניים במראה ובעמוד השדרה, אך ברוב המקרים המחלה מאפשרת חיים א-סימפטומטיים למרות קיום הגן.

המנגיומה באזורים פנימיים או המנגיומות גדולות במיוחד עלולות לעבור התכייבות ודימומים. ניתן להכחיד את הגידול באמצעים תרופתיים וכירורגיים.
מלפורמציות וסקולריות
מדובר ביצירה לא תקינה של כלי דם. אילו הם מצבים בהם נוצרים קשרים מרובים בין כלי הדם (ולא שגשוג של תאי אנדותל כמו בהמנגיומות). למשל במצבי arterio-venous malformation - AVM או במצבים בהם קיימת פיסטולה בין עורק לווריד. במקרים אילו זרימת הדם בתוכם מהירה. קיימות מלפורמציות וסקולריות שמערבות נימים, וורידים וכלי לימפה. לאילו יש זרימת דם איטית. לליקויים וסקולריים אילו אין נסיגה (כמו בהמנגיומה) ויש להתערב כירורגית כדי לסלק אותם.
שאלה ג
על פי המידע הרשום לעיל ועל פי התמונה להלן, מה נכון?
א - התמונה השמאלית של המנגיומה והימנית של מלפורמציה וסקולרית וורידית
ב - התמונה השמאלית של מלפורמציה וסקולרית וורידית והימנית של המנגיומה
ג - התמונה השמאלית של המנגיומה והימנית של מלפורמציה וסקולרית מסוג AVM
ד - התמונה השמאלית של מלפורמציה וסקולרית מסוג AVM והימנית של המנגיומה
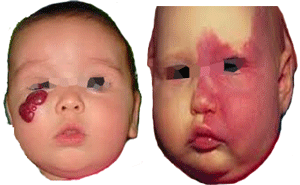
משמאל אנו רואים נגע מקומי, מוגדר. במגע נוכל להיווכח שיש לו מרקם גמיש (כמו לכדור גומי). זוהי המנגיומה.
מימין אנו רואים נגע מפושט, אדום ורחב. אילו הוא היה חיבור של וריד עם עורק, היינו רואים כלי דם נפוחים (בגלל לחץ הדם העורקי), אך כיוון שמדובר בשטח נרחב ולא מאוד נפוח, יש להניח שמדובר בליקוי וורידי. הטיפול כאן דורש הכחדת הורידים.
שלב י - סיכום
הערה: מומלץ להכין רשימת מונחים שסוקרת את כל פרק הלמידה הזה. ניתן לארגן אותה בטבלה (או בגיליון אקסל) בדומה לטבלאות המוצגות בשאלות ד' ו-יא' שבשלב השיעור האחרון.
אז מה למדנו בשיעור זה?
.png) כיצד מסווגים מחלות עור לקבוצות השונות
כיצד מסווגים מחלות עור לקבוצות השונות
.png) מחלות פפולה-קשקשיות - פסוריאזיס, ליכן פלאנוס
מחלות פפולה-קשקשיות - פסוריאזיס, ליכן פלאנוס
.png) מחלות ויראליות - הרפס, פפילומה
מחלות ויראליות - הרפס, פפילומה
.png) מחלות זקיק השערה ובלוטות חלב - אקנה, סבוראיק דרמטיטיס
מחלות זקיק השערה ובלוטות חלב - אקנה, סבוראיק דרמטיטיס
.png) מחלות חיידקיות - אימפטיגו, שושנה, צלוליטיס
מחלות חיידקיות - אימפטיגו, שושנה, צלוליטיס
.png) מחלות דרמטופיטיות (פטרת) - ורסיקולור, אוניקומיקוזיס
מחלות דרמטופיטיות (פטרת) - ורסיקולור, אוניקומיקוזיס
.png) פרזיטים - כינמת, סקבייס
פרזיטים - כינמת, סקבייס
.png) גידולים סרטניים - מלנומה, קרצינומות, ליפומה, קפוסיס סרקומה
גידולים סרטניים - מלנומה, קרצינומות, ליפומה, קפוסיס סרקומה
.png) מחלות אוטואימוניות ואחרות - פמפיגוס, לופוס, נוירופיברומטוזיס, מחלות כלי דם
מחלות אוטואימוניות ואחרות - פמפיגוס, לופוס, נוירופיברומטוזיס, מחלות כלי דם
חטיבת רפואה סינית - תמורות
חומר זה מוגש כשירות עי צוות ההדרכה של תמורות © Tmurot
חומר זה אינו מהווה המלצה או הנחייה רפואית והוא נועד לשירות המטפלים והרופאים ולידע כללי בלבד.
